Mancha negra en la parte blanca del ojo: causas, riesgos, diagnóstico y tratamiento
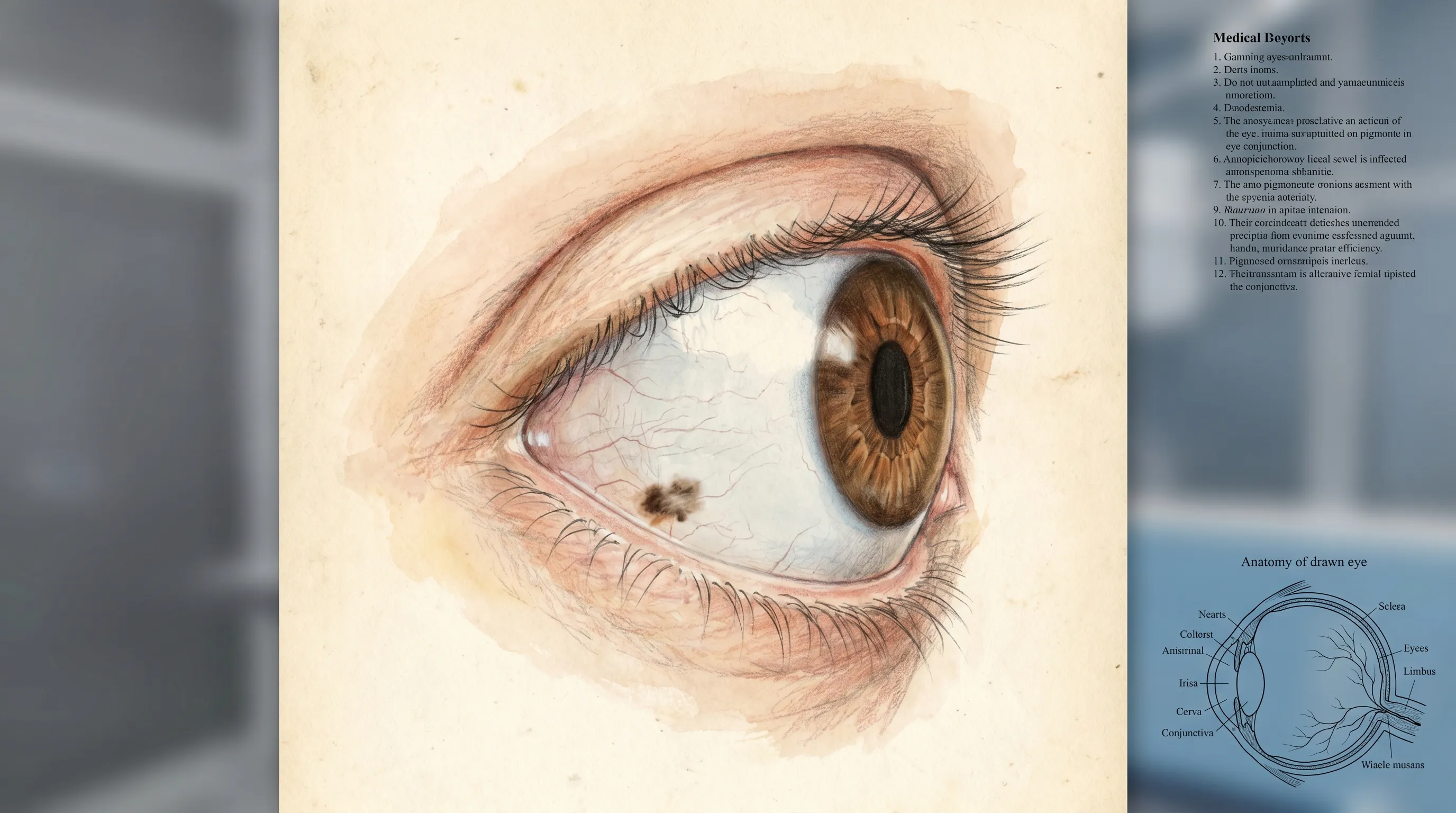
Notar una mancha o punto negro en la parte blanca del ojo puede resultar alarmante, especialmente porque los ojos son muy visibles y esenciales para la vida diaria. Ya sea que lo vea frente al espejo o durante una autoexploración rutinaria, su primera preocupación probablemente sea si se trata de una afección médica grave o de una variación anatómica inofensiva. En la práctica clínica, esta presentación es notablemente frecuente y la gran mayoría de los casos son completamente benignos. Una mancha oscura o negra en la esclera (la capa protectora externa y blanca del ojo) suele ser el resultado de una deposición localizada de melanina en el tejido conjuntival. Comprender la anatomía subyacente, el abanico de posibles causas y las vías clínicas de evaluación es fundamental para mantener la salud ocular y evitar ansiedad innecesaria. Si bien la mayoría de las lesiones pigmentadas son simples «pecas oculares» que solo requieren observación periódica, una pequeña fracción puede representar cambios precancerosos o malignidades en etapa temprana. Por ello, la evaluación profesional, junto con la educación del paciente sobre signos de alerta y estrategias preventivas, constituye la piedra angular de la atención oftalmológica moderna. Al familiarizarse con el proceso diagnóstico, los factores de riesgo y las opciones de manejo basadas en la evidencia, podrá adoptar un enfoque proactivo para preservar su visión y bienestar ocular. Esta guía integral detalla exactamente qué son estas manchas, cómo las evalúan los profesionales médicos y qué pasos debe seguir para garantizar los mejores resultados a largo plazo.
Comprensión de la anatomía y prevalencia de la pigmentación escleral
El ojo humano es un órgano complejo protegido por múltiples capas de tejido, y el área blanca visible a simple vista es en realidad una combinación de la esclera y la conjuntiva que la recubre. La esclera en sí es una estructura resistente, fibrosa y opaca que mantiene la forma del ojo y proporciona puntos de anclaje para los músculos extraoculares. Cubriendo la porción anterior de la esclera se encuentra una delgada membrana mucosa transparente llamada conjuntiva bulbar. Esta membrana contiene una rica red de vasos sanguíneos y células inmunitarias, pero también alberga melanocitos, células especializadas responsables de producir melanina, el pigmento que da color a la piel, el cabello y los ojos. Cuando los melanocitos se agrupan o proliferan en un área localizada, pueden crear una mancha oscura visible en la superficie del ojo. Investigaciones del Instituto Oftálmico Bascom Palmer de la Universidad de Miami indican que los nevos conjuntivales representan aproximadamente entre el 17,2 % y el 42 % de todos los tumores conjuntivales, lo que destaca la frecuencia con la que aparecen estas lesiones pigmentadas en la población general.
Las tendencias demográficas revelan patrones distintos sobre cómo y cuándo se desarrollan estas manchas. Se presentan con mayor frecuencia en personas con tonos de piel más claros durante la primera hasta la tercera década de la vida, aunque pueden ser congénitas o aparecer más tarde. La distribución por género es relativamente equitativa, pero ciertas predisposiciones genéticas y exposiciones ambientales desempeñan un papel importante en su formación y evolución. Es fundamental destacar que la actividad melanocítica en la conjuntiva es altamente sensible tanto a la radiación ultravioleta como a los cambios hormonales sistémicos. Estudios de seguimiento en más de 400 pacientes con nevos conjuntivales documentados hallaron que los cambios de color ocurrieron en el 13 % de los casos, mientras que los cambios de tamaño se observaron en el 8 %. Estas alteraciones rara vez son repentinas y suelen estar vinculadas a etapas de la vida con intensa actividad endocrina. Reconocer que una mancha negra en la esclera es fundamentalmente una variación biológica y no un marcador automático de enfermedad ayuda a los pacientes a abordar la evaluación con claridad y tranquilidad. El tejido conjuntival también posee una notable capacidad de cicatrización, lo cual influye en el manejo de las lesiones benignas en comparación con las transformaciones malignas.
Causas principales y diagnóstico diferencial de las manchas oscuras en el ojo
Identificar la naturaleza exacta de una lesión pigmentada requiere un diagnóstico diferencial sistemático, ya que varias afecciones distintas pueden manifestarse como una marca oscura en la superficie ocular. Aunque a un observador no entrenado puedan parecer similares, sus orígenes celulares, patrones de crecimiento e implicaciones clínicas varían drásticamente. Los profesionales de la salud visual clasifican estos hallazgos en lesiones melanocíticas benignas, afecciones precancerosas, malignidades raras y lesiones no melanocíticas que las simulan. Cada categoría exige una estrategia de manejo diferente, que va desde la simple observación hasta la intervención quirúrgica urgente.
Nevo conjuntival (la causa más común)
Un nevo conjuntival es esencialmente un lunar ocular, formado por la proliferación localizada de melanocitos benignos dentro de las capas epiteliales o subepiteliales de la conjuntiva. Estas lesiones suelen estar bien delimitadas, son redondas u ovales, y su color puede variar desde un tostado pálido hasta un marrón oscuro o casi negro. Aproximadamente la mitad de todos los nevos conjuntivales contienen quistes de inclusión epitelial intralesionales característicos, que aparecen como pequeñas burbujas translúcidas bajo aumento y sirven como un sólido indicador clínico de benignidad. Se localizan con mayor frecuencia en la conjuntiva bulbar interpalpebral (el área del ojo blanco visible cuando los párpados están abiertos), particularmente cerca del limbo (la frontera entre la córnea y la esclera). Dado que son estables y asintomáticos, rara vez requieren tratamiento a menos que crezcan rápidamente, causen irritación mecánica o generen preocupación estética.
Melanocitosis escleral y melanosis racial
La melanocitosis escleral es una afección poco frecuente, generalmente unilateral, caracterizada por una pigmentación difusa o en parches de color azul grisáceo a pardo negruzco que se extiende profundamente hacia el tejido episcleral. A diferencia de las pecas conjuntivales superficiales, esta afección resulta de melanocitos dérmicos que no migraron adecuadamente durante el desarrollo embrionario. Suele ser congénita, asintomática y no compromete la agudeza visual. Sin embargo, conlleva un riesgo vitalicio ligeramente elevado de melanoma uveal, lo que justifica un monitoreo periódico con fondo de ojo. Por otro lado, la melanosis racial se presenta como parches marrones o tostados, irregulares y bilaterales en la conjuntiva, que afectan predominantemente a personas con piel más oscura. Esta afección representa una variación fisiológica en la distribución basal de melanocitos y es completamente benigna. Suele aparecer de forma simétrica y permanece estable durante la edad adulta sin requerir ninguna intervención.
Melanosis primaria adquirida (MPA)
La melanosis primaria adquirida es una mancha aplanada, unilateral y de tono parduzco que aparece en la superficie conjuntival en adultos de mediana edad o mayores. A diferencia de los nevos congénitos, la MPA se desarrolla más tarde en la vida y tiene un peso clínico significativo, ya que aproximadamente la mitad de los casos carecen de atipia citológica (MPA sin atipia), mientras que la otra mitad exhibe cambios celulares displásicos (MPA con atipia). Esta última categoría se considera un precursor directo del melanoma conjuntival. Las lesiones de MPA tienden a extenderse horizontalmente en lugar de verticalmente, cubriendo a menudo una superficie mayor que la de los nevos discretos. La evaluación clínica debe diferenciar entre una melanosis estable y una displasia con proliferación activa. Cuando se sospecha MPA con atipia, los oftalmólogos recomiendan vigilancia estrecha, documentación fotográfica y, en ocasiones, biopsias por mapeo para descartar una transformación maligna temprana.
Melanoma ocular y conjuntival
El melanoma conjuntival representa aproximadamente el 5 % de todos los tumores melanocíticos oculares. Es una malignidad agresiva que puede surgir de novo, a partir de una MPA preexistente o, raramente, de la transformación maligna de un nevo. Clínicamente, suele presentarse como una lesión nodular altamente vascularizada con vasos sanguíneos alimentadores, bordes irregulares y posible ulceración. Los pacientes pueden reportar un engrosamiento localizado, sensación de cuerpo extraño o irritación inexplicable. El diagnóstico precoz es crítico, ya que el melanoma conjuntival puede invadir estructuras adyacentes, metastatizar a ganglios linfáticos regionales o diseminarse sistémicamente. El manejo implica una escisión local amplia, crioterapia en los márgenes quirúrgicos, quimioterapia tópica adyuvante y, en ocasiones, radioterapia según la estadificación.
Lesiones no melanocíticas que las simulan
No toda mancha oscura en la esclera proviene de la melanina. Los bucles nerviosos de Axenfeld son variaciones anatómicas normales en las que los nervios ciliares posteriores largos perforan la esclera cerca del limbo. Aparecen como puntos pequeños de color azul grisáceo con un fino vaso sanguíneo por encima y son completamente inofensivos. Las hemorragias subconjuntivales, causadas por la ruptura de diminutos vasos sanguíneos, pueden presentarse inicialmente como manchas rojo brillante que se oscurecen gradualmente a marrón profundo o negro a medida que la sangre se degrada. Estas suelen resolverse en dos o tres semanas sin tratamiento y a menudo son desencadenadas por tos, levantamiento de peso o traumatismos oculares menores.
Evaluación clínica y vías diagnósticas
Cuando un paciente presenta una mancha negra en la parte blanca del ojo, el proceso diagnóstico se basa en instrumentación óptica avanzada, tecnología de imagen y documentación clínica sistemática. Los especialistas oculares no diagnostican únicamente por inspección visual; en cambio, siguen un protocolo estandarizado diseñado para diferenciar nevos benignos de lesiones sospechosas o malignas. Una identificación precisa evita procedimientos innecesarios para pecas inofensivas, al tiempo que garantiza que los crecimientos potencialmente peligrosos se intercepten en etapas tempranas.
La exploración con lámpara de hendidura
El biomicroscopio de lámpara de hendidura sigue siendo el estándar de oro para evaluar lesiones del segmento anterior. Al proyectar un haz de luz estrecho y de alta intensidad hacia el ojo, el oftalmólogo puede lograr aumentos de hasta 40x. Esto revela detalles morfológicos críticos como los bordes de la lesión, topografía superficial, patrones vasculares, inclusiones quísticas y profundidad de la pigmentación. Durante esta exploración, los clínicos evalúan la presencia de quistes intrínsecos, que favorecen fuertemente un diagnóstico de nevo benigno. También examinan la conjuntiva circundante en busca de lesiones satélite, vasos alimentadores o signos de alteración epitelial. La naturaleza dinámica de la lámpara de hendidura permite a los profesionales observar cómo interactúa la luz con el tejido, diferenciando el pigmento superficial de una afectación escleral más profunda.
Protocolos de imagen avanzada y documentación
La tomografía de coherencia óptica de segmento anterior (OCT-SA) ha revolucionado la evaluación no invasiva de las lesiones pigmentadas. Esta modalidad de imagen por corte transversal proporciona escaneos con resolución micrométrica de la conjuntiva y el tejido episcleral subyacente. Puede destacar quistes subclínicos, medir el grosor de la lesión y detectar una invasión subepitelial temprana que podría ser invisible durante una exploración estándar. Además, la fotografía digital de alta resolución se emplea rutinariamente para establecer una línea base. Muchas clínicas utilizan cámaras especializadas de segmento anterior con iluminación y configuración de aumento estandarizadas para capturar detalles precisos de color y topografía. Estas imágenes se almacenan en la historia clínica del paciente y se comparan en visitas posteriores para detectar crecimientos incluso a escala milimétrica o cambios sutiles en la pigmentación.
Análisis histopatológico y biopsia escisional
Cuando los hallazgos clínicos y de imagen generan sospecha de malignidad, se hace necesaria la intervención quirúrgica. La biopsia escisional con márgenes libres sigue siendo el procedimiento diagnóstico definitivo. La lesión se extirpa con cuidado, se orienta y se envía a un laboratorio especializado en patología ocular. Los patólogos examinan el tejido bajo el microscopio, evaluando la arquitectura celular, atipia nuclear, figuras mitóticas e invasión estromal. La tinción inmunohistoquímica para marcadores como HMB-45, Melan-A y S100 ayuda a confirmar el origen melanocítico y diferenciar el melanoma de una hiperplasia benigna. Esta correlación patológica guía directamente la planificación del tratamiento posterior y los intervalos de seguimiento.
| Característica | Nevo conjuntival | Melanosis primaria adquirida (MPA) | Melanoma conjuntival |
|---|---|---|---|
| Inicio | Infancia hasta la edad adulta temprana | Mediana edad o mayor | Mediana edad o mayor |
| Apariencia | Discreta, bien circunsc |

Sobre el autor
Elena Vance, MD, is a double board-certified dermatologist and pediatric dermatologist. She is an assistant professor of dermatology at a leading medical university in California and is renowned for her research in autoimmune skin disorders.