بقعة سوداء في بياض العين: الأسباب، المخاطر، التشخيص، والعلاج
بقعة سوداء في بياض العين: الأسباب، المخاطر، التشخيص، والعلاج
قد يُسبب ملاحظة وجود بقعة سوداء في بياض العين حالة من القلق، لا سيما وأنها عضو بارز وحيوي للأداء اليومي. وسواء لاحظتها في المرآة أو أثناء فحص ذاتي روتيني، فإن اهتمامك الأول سينصب غالباً على ما إذا كانت هذه العلامة مؤشراً على حالة طبية خطيرة أم مجرد تنوع تشريحي غير ضار. وفي الممارسة السريرية، تُعد هذه الحالة شائعة جداً، حيث تُصنف الغالبية العظمى من الحالات على أنها حميدة تماماً. وعادةً ما تنتج البقعة الداكنة أو السوداء على الصلبة؛ وهي الطبقة البيضاء الخارجية الواقية للعين، عن ترسُّع موضعي للميلانين داخل نسيج الملتحمة. ويُعد الفهم العميق للتشريح الأساسي، والنطاق الواسع للأسباب المحتملة، والمسارات السريرية للتقييم، أمراً بالغ الأهمية للحفاظ على صحة العين وتجنب القلق غير المبرر. ورغم أن معظم الآفات المصطبغة ليست سوى "نمش عيني" لا يتطلب سوى المراقبة الدورية، إلا أن نسبة صغيرة منها قد تمثل تغيرات ما قبل سرطانية أو مراحل مبكرة من الأورام الخبيثة. ولذلك، يُشكل التقييم المهني المقترن بتثقيف المريض حول العلامات التحذيرية والاستراتيجيات الوقائية حجر الزاوية في رعاية العيون الحديثة. ومن خلال الإلمام بعملية التشخيص، وعوامل الخطر، وخيارات المكافحة المعتمدة على الأدلة، يمكنك اتخاذ نهج استباقي للحفاظ على بصرك وصحة عينيك بشكل عام. يستعرض هذا الدليل الشامل بدقة طبيعة هذه البقع، وكيفية تقييمها من قبل المتخصصين، والخطوات التي يجب اتخاذها لضمان أفضل النتائج على المدى الطويل.
فهم التشريح وانتشار تصبغ الصلبة
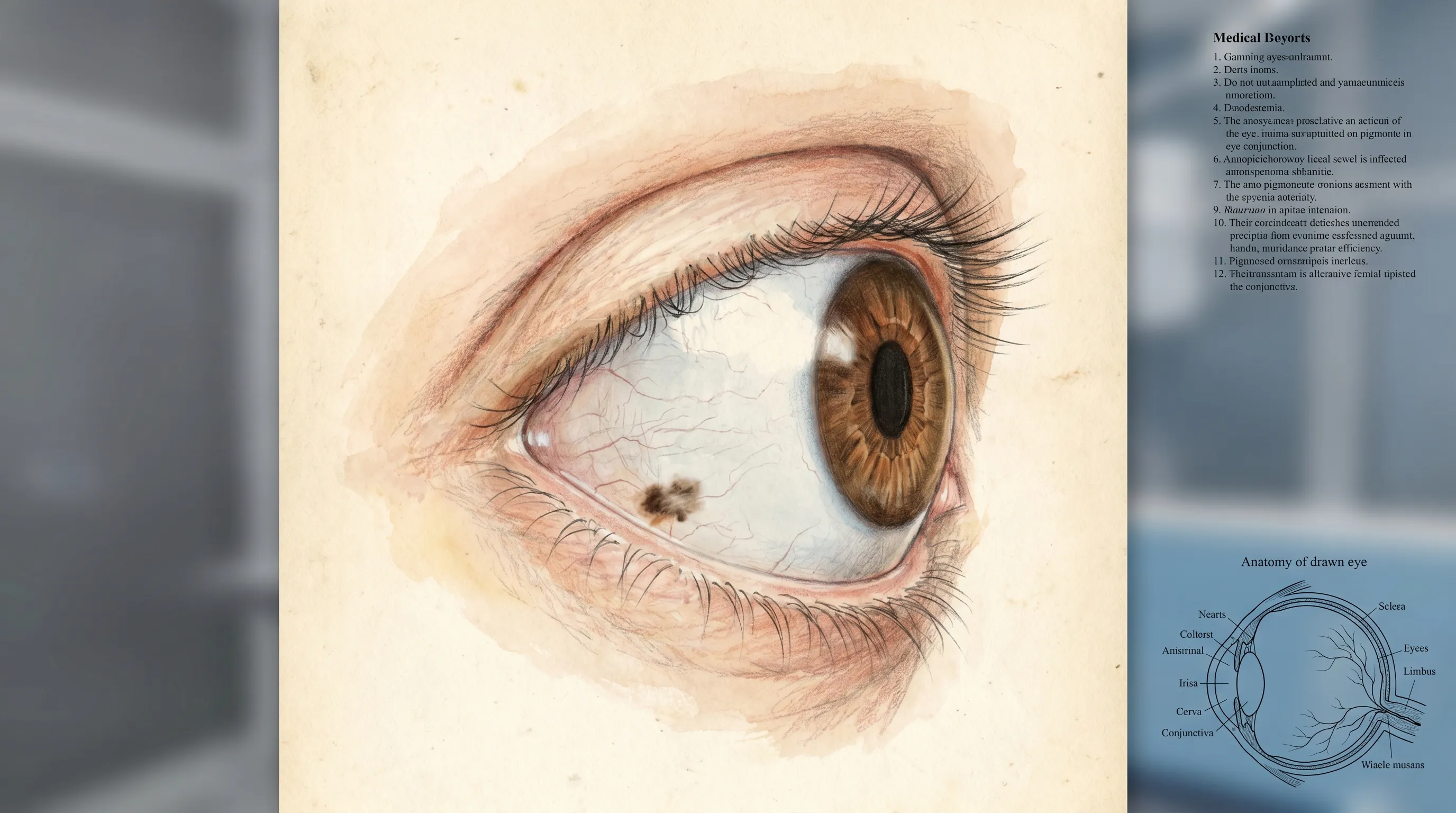
تُعد العين البشرية عضواً معقداً تحميه طبقات متعددة من الأنسجة، والمنطقة البيضاء المرئية للعين المجردة هي في الواقع مزيج من الصلبة والملتحمة العينية التي تغطيها. فالصلبة بحد ذاتها هيكل ليفي متين ومعتم يحافظ على شكل العين ويوفر نقاط ارتباط للعضلات خارج المقلة. ويغطي الجزء الأمامي من الصلبة غشاء مخاطي رقيق وشفاف يُعرف بالملتحمة العينية. يحتوي هذا الغشاء على شبكة غنية من الأوعية الدموية والخلايا المناعية، لكنه يضم أيضاً الخلايا الميلانينية؛ وهي خلايا متخصصة مسؤولة عن إنتاج الميلانين، الصبغة التي تمنح اللون للجلد والشعر والعيون. وعندما تتجمع أو تتكاثر هذه الخلايا في منطقة محددة، فقد تُحدث بقعة داكنة مرئية على سطح العين. وتشير أبحاث من معهد باسكوم بالمر للعيون بجامعة ميامي إلى أن وحمات الملتحمة تشكل ما يقارب 17.2% إلى 42% من جميع أورام الملتحمة، مما يسلط الضوء على مدى شيوع ظهور هذه الآفات المصطبغة بين عامة السكان.
تُظهر الاتجاهات الديموغرافية أنماطاً واضحة حول كيفية وتوقيت تطور هذه البقع. فهي تظهر بشكل متكرر لدى أصحاب البشرة الفاتحة خلال العقد الأول إلى أوائل العقد الثالث من العمر، رغم أنها قد تكون خلقية أو تظهر في مراحل لاحقة. ويظل التوزيع بين الجنسين متقارباً نسبياً، لكن بعض الاستعدادات الجينية والعوامل البيئية تلعب دوراً كبيراً في تشكلها وتطورها. ومن الأهمية بمكان ملاحظة أن النشاط الميلانيني في الملتحمة حساس للغاية لكل من الأشعة فوق البنفسجية والتقلبات الهرمونية الجهازية. فقد وجدت دراسات تتبعت أكثر من 400 مريض مصاب بوحمات ملتحمية موثقة أن تغيرات اللون حدثت في 13% من الحالات، بينما لوحظ تغير في الحجم في 8% منها. نادراً ما تكون هذه التغيرات مفاجئة، وغالباً ما ترتبط بمراحل حياتية تتميز بنشاط غدد صماء مكثف. ويساعد إدراك أن البقعة السوداء في بياض العين هي في الأساس تنوع بيولوجي وليست علامة مرضية تلقائية، المرضى على التعامل مع التقييم بوضوح وهدوء. كما يتمتع نسيج الملتحمة بقدرة رائعة على الالتئام، وهو ما يؤثر على كيفية إدارة الآفات الحميدة مقارنة بالتحولات الخبيثة.
الأسباب الرئيسية والتشخيص التفريقي للبقع العينية الداكنة
يتطلب تحديد الطبيعة الدقيقة للآفة المصطبغة إجراء تشخيص تفريقي منهجي، نظراً لوجود عدة حالات مميزة قد تظهر كعلامة داكنة على سطح العين. ورغم تشابه مظهرها بالنسبة للمراقب غير المدرب، إلا أن أصولها الخلوية، وأنماط نموها، وآثارها السريرية تختلف بشكل جذري. يصنف متخصصو العيون هذه النتائج إلى آفات ميلانينية حميدة، وحالات ما قبل سرطانية، وأورام خبيثة نادرة، ومحاكيات غير ميلانينية. وتتطلب كل فئة استراتيجية إدارة مختلفة، تتراوح بين المراقبة البسيطة والتدخل الجراحي العاجل.
وحمات الملتحمة (السبب الأكثر شيوعاً)
تُعد وحمة الملتحمة في الأساس شامة عينية، تتكون من تكاثر موضعي للخلايا الميلانينية الحميدة داخل الطبقات الظهارية أو تحت الظهارية للملتحمة. تتميز هذه الآفات عادةً بحدود واضحة، وشكل دائري أو بيضاوي، وتتراوح ألوانها من البني الفاتح إلى البني الغامق أو الأسود تقريباً. وتحتوي قرابة نصف وحمات الملتحمة على كيسات ظهارية داخل الآفة، تظهر كفقاعات صغيرة شفافة تحت التكبير، وتُعد مؤشراً سريرياً قوياً على الحميدة. وتوجد بشكل شائع في الملتحمة العينية بين الجفون؛ وهي منطقة بياض العين المرئية عند فتح الجفون؛ وتحديداً قرب الحُفَّة (المنطقة الفاصلة بين القرنية والصلبة). ونظراً لاستقرارها وعدم تسببها بأعراض، نادراً ما تتطلب العلاج ما لم تنمُ بسرعة، أو تسبب تهيجاً ميكانيكياً، أو تثير مخاوف تجميلية.
الصباغة الميلانينية للصلبة والتصبغ العرقي
الصباغة الميلانينية للصلبة هي حالة نادرة، وعادة ما تكون أحادية الجانب، وتتميز بتصبغ منتشر أو مرقط بلون رمادي مزرق إلى بني مسود يمتد بعمق داخل النسيج فوق الصلبة. وخلافاً للنمش الملتحمي السطحي، تنتج هذه الحالة عن خلايا ميلانينية أدمية فشلت في الهجرة بشكل صحيح أثناء التطور الجنيني. وعادة ما تكون خلقية، وغير عرضية، ولا تؤثر على حدة الإبصار. ومع ذلك، فإنها تحمل خطراً طفيفاً متزايداً مدى الحياة للإصابة بميلانوما العنبية، مما يستدعي المراقبة الدورية لقاع العين. ومن ناحية أخرى، يظهر التصبغ العرقي على شكل بقع بنية مائلة للصفرة غير منتظمة الشكل وثنائية الجانب على الملتحمة، ويؤثر بشكل رئيسي على الأفراد ذوي البشرة الداكنة. ويعكس هذا التباين الفسيولوجي في التوزيع الأساسي للخلايا الميلانينية، وهو حميد تماماً. وعادة ما يظهر بشكل متماثل ويظل مستقراً طوال مرحلة البلوغ دون الحاجة لأي تدخل.
الصباغة الميلانينية الأولية المكتسبة (PAM)
الصباغة الميلانينية الأولية المكتسبة هي رقعة بنية مسطحة وأحادية الجانب تظهر على سطح الملتحمة لدى البالغين في منتصف العمر وكبار السن. وعلى عكس الوحمات الخلقية، يتطور هذا المرض لاحقاً في الحياة ويحمل أهمية سريرية كبيرة؛ إذ تفتقر حوالي نصف الحالات إلى الشذوذ الخلوي (PAM بدون شذوذ)، بينما يُظهر النصف الآخر تغيرات خلوية تنسجية (PAM مع شذوذ). وتُصنف الفئة الأخيرة على أنها مقدمة مباشرة لميلانوما الملتحمة. وتميل آفات الصباغة الميلانينية الأولية المكتسبة إلى الانتشار أفقياً بدلاً من عمودياً، وغالباً ما تغطي مساحة سطح أكبر من الوحمات المنعزلة. ويجب أن يميز التقييم السريري بين الصباغة المستقرة والتنسج الناشط المتكاثر. وعند الاشتباه بوجود PAM مع شذوذ، يوصي أطباء العيون بالمراقبة الدقيقة، والتوثيق بالصور الفوتوغرافية، وأحياناً أخذ خزعات خرائطية لاستبعاد التحول الخبيث المبكر.
الميلانوما العينية والملتحمية
تمثل ميلانوما الملتحمة حوالي 5% من جميع الأورام الميلانينية العينية. وهو ورم خبيث عدواني قد ينشأ بشكل جديد، أو من PAM موجودة مسبقاً، أو نادراً من تحول خبيث في وحمة. سريرياً، غالباً ما يظهر كآفة عقدية وعائية للغاية تحتوي على أوعية دموية مغذية، وحواف غير منتظمة، وقد تتقرح. وقد يبلغ المرضى عن سماكة موضعية، أو إحساس بجسم غريب، أو تهيج غير مبرر. يُعد التشخيص الفوري أمراً بالغ الأهمية، إذ يمكن لميلانوما الملتحمة أن تغزو البنى المجاورة، أو تنتشر إلى العقد اللمفاوية الإقليمية، أو تنتشر جهازياً. وتتضمن الإدارة الاستئصال الجراحي الواسع الموضعي، والمعالجة بالتبريد للحواف الجراحية، والعلاج الكيميائي الموضعي المساعد، وأحياناً العلاج الإشعاعي اعتماداً على مرحلة الورم.
المحاكيات غير الميلانينية
لا تنبع كل بقعة داكنة في الصلبة من الميلانين. تُعد حلقات أكسينفيلد العصبية تباينات تشريحية طبيعية حيث تخترق الأعصاب الهدبية الخلفية الطويلة الصلبة بالقرب من الحُفَّة. وتظهر كنقاط صغيرة رمادية مزرقّة تعلوها أوعية دموية رفيعة، وهي غير ضارة تماماً. أما النزف تحت الملتحمة، الناجم عن تمزق أوعية دموية دقيقة، فقد يظهر في البداية كرقع حمراء زاهية تتحول تدريجياً إلى بني غامق أو أسود أثناء تحلل الدم. وعادة ما تختفي هذه البقع خلال أسبوعين إلى ثلاثة أسابيع دون علاج، وغالباً ما تُثار بالسعال، أو رفع الأثقال، أو رضوض عينية طفيفة.
التقييم السريري والمسارات التشخيصية
عند زيارة المريض الذي يعاني من بقعة سوداء في بياض العين، تعتمد العملية التشخيصية على أجهزة بصرية متقدمة، وتقنيات التصوير، والتوثيق السريري المنهجي. لا يعتمد أطباء العيون على الفحص البصري وحده للتشخيص؛ بل يتبعون بروتوكولاً موحداً مصمماً للتمييز بين الوحمات الحميدة والآفات المشبوهة أو الخبيثة. ويضمن التحديد الدقيق منع الإجراءات غير الضرورية للنمش غير الضار مع ضمان اكتشاف النمو المحتمل الخطر في مراحله المبكرة.
فحص المصباح الشقي
يظل الميكروسكوب المزود بالمصباح الشقي المعيار الذهبي لتقييم آفات الجزء الأمامي من العين. ومن خلال تسليط شعاع ضوئي رفيع وعالي الكثافة داخل العين، يمكن لطبيب العيون تحقيق تكبير يصل إلى 40x. ويكشف هذا تفاصيل مورفولوجية حاسمة مثل حدود الآفة، وطبوغرافيا السطح، والأنماط الوعائية، والتكيسات الداخلية، وعمق التصبغ. وأثناء هذا الفحص، يقيّم الأطباء وجود التكيسات الداخلية، مما يدعم بقوة تشخيص الوحمة الحميدة. كما يقومون بتقييم الملتحمة المحيطة بحثاً عن آفات تابعة، أو أوعية دموية مغذية، أو علامات على اضطراب الظهارة. وتتيح الطبيعة الديناميكية للمصباح الشقي للممارسين ملاحظة كيفية تفاعل الضوء مع النسيج، للتمييز بين الصبغة السطحية والتورط العميق في الصلبة.
التصوير المتقدم وبروتوكولات التوثيق
أحدث التصوير المقطعي التوافقي البصري للجزء الأمامي من العين (AS-OCT) ثورة في التقييم غير الباضع للآفات المصطبغة. توفر هذه الوسيلة التصويرية المقطعية مسحاً بدقة ميكرومترية للملتحمة والنسيج فوق الصلبة الأساسي. ويمكنها تسليط الضوء على التكيسات تحت السريرية، وقياس سُمك الآفة، والكشف عن الغزو تحت الظهاري المبكر الذي قد يكون غير مرئي أثناء الفحص القياسي. علاوة على ذلك، يُستخدم التصوير الرقمي عالي الدقة بشكل روتيني لإنشاء خط أساس. وتعتمد العديد من العيادات كاميرات متخصصة للجزء الأمامي بإعدادات قياسية للإضاءة والتكبير لالتقاط تفاصيل دقيقة للون والطبوغرافيا. وتُخزَّن هذه الصور في السجل الطبي للمريض وتُقارن خلال الزيارات اللاحقة للكشف عن أي نمو بحجم الملليمتر أو تغيرات طفيفة في الصباغة.
التحليل النسيجي المرضي والخزعة الاستئصالية
عندما تثير النتائج السريرية والتصويرية شكوكاً حول الخباثة، يصبح التدخل الجراحي ضرورياً. وتُعد الخزعة الاستئصالية مع هوامش واضحة الإجراء التشخيصي الحاسم. تتم إزالة الآفة بعناية، وتوجيهها، وإرسالها إلى مختبر متخصص في الأمراض العينية. ويفحص أخصائيو الأنسجة المرضية العينة تحت المجهر، مقيّمين البنية الخلوية، والشذوذ النووي، والأشكال الانقسامية، والغزو اللحائي. ويساعد التلوين المناعي الكيميائي النسيجي للواسمات مثل HMB-45، وMelan-A، وS100 على تأكيد الأصل الميلانيني والتمييز بين الميلانوما وفرط التنسج الحميد. ويرتبط هذا الارتباط المرضي بشكل مباشر بتخطيط العلاج اللاحق وفترات المتابعة.
| الميزة | وحمة الملتحمة | الصباغة الميلانينية الأولية المكتسبة (PAM) | ميلانوما الملتحمة |
|---|---|---|---|
| بداية الظهور | الطفولة إلى أوائل الشباب | منتصف العمر أو أكبر | منتصف العمر أو أكبر |
| المظهر | منفصلة، محددة جيداً... |

عن المؤلف
Elena Vance, MD, is a double board-certified dermatologist and pediatric dermatologist. She is an assistant professor of dermatology at a leading medical university in California and is renowned for her research in autoimmune skin disorders.