Compreendendo o Seu Risco de Cancro do Colo do Útero Após um Procedimento LEEP

Pontos-chave
- Margens Negativas: Este é o resultado ideal. Significa que não há células anormais nas bordas do tecido removido, sugerindo que toda a lesão foi excisada com sucesso.
- Margens Positivas (ou Margens Envolvidas): Isto significa que foram encontradas células anormais na borda da amostra de tecido. Indica que algumas células pré-cancerosas podem ter ficado para trás no colo do útero.
Se lhe disseram que precisa de um Procedimento de Excisão Eletrocirúrgica por Ansa (LEEP), é natural ter dúvidas e preocupações, especialmente sobre o que vem a seguir. Um LEEP é um procedimento comum e altamente eficaz usado para remover células anormais e pré-cancerosas do colo do útero. Embora o seu objetivo principal seja prevenir o cancro do colo do útero, muitas mulheres questionam-se sobre o risco a longo prazo.
Este guia abrangente sintetiza dados de estudos clínicos e especialistas médicos para fornecer uma imagem clara das probabilidades de desenvolver cancro do colo do útero após um LEEP, os fatores que influenciam o seu risco e a importância crítica dos cuidados de acompanhamento.
O Procedimento LEEP: Uma Ferramenta Poderosa para a Prevenção do Cancro do Colo do Útero
Um LEEP é realizado após a deteção de células anormais durante um teste de Papanicolau ou uma colposcopia. Utiliza uma ansa de fio fino, eletrificada com baixa voltagem, para cortar com precisão o tecido afetado do colo do útero. Este tecido é depois enviado para um laboratório para análise posterior.
O procedimento serve dois propósitos:
- Diagnóstico: Confirma a gravidade das células anormais (neoplasia intraepitelial cervical, ou NIC).
- Terapêutico: Remove as células pré-cancerosas, o que em muitos casos é o único tratamento necessário.
O LEEP é considerado um pilar da prevenção do cancro do colo do útero, com uma taxa de sucesso de mais de 90% na remoção de células anormais e na prevenção da progressão para cancro.
Ilustração do procedimento LEEP. Fonte: Cleveland Clinic.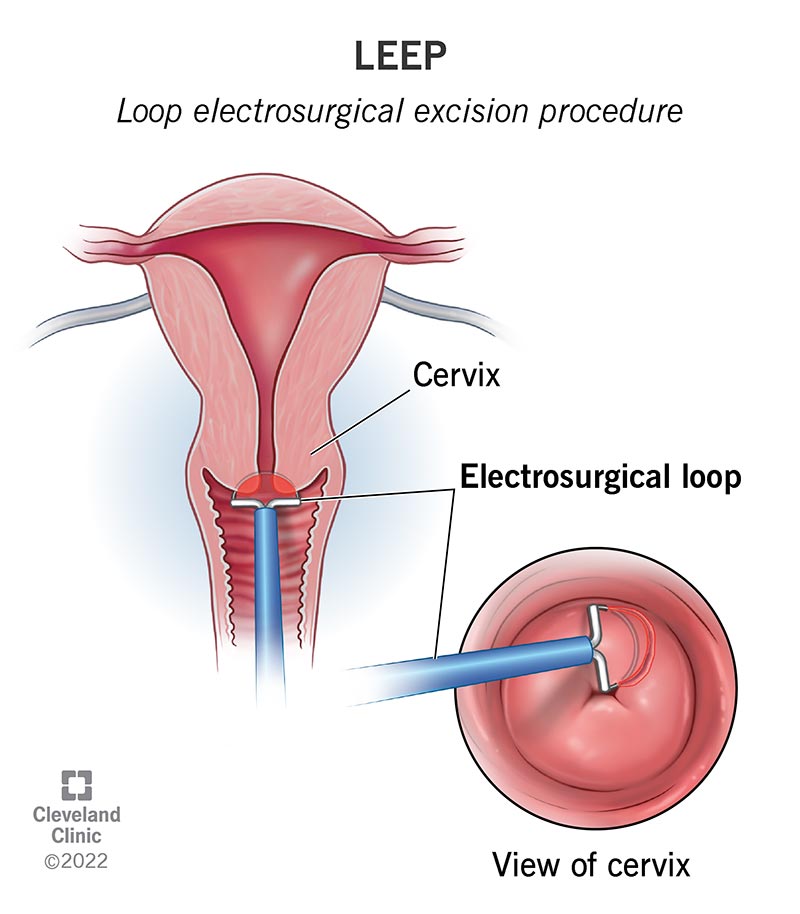
Quais São as Probabilidades de Cancro do Colo do Útero Após o LEEP? As Estatísticas
Primeiro, a notícia tranquilizadora: o risco de desenvolver cancro do colo do útero invasivo após um LEEP bem-sucedido é muito baixo. Os especialistas médicos estimam que este risco seja de cerca de 1-2%.
É mais comum que as células pré-cancerosas (NIC) recorram. Isto não é cancro, mas requer monitorização e, por vezes, tratamento adicional.
| Resultado Após o LEEP | Risco Estimado | O Que Significa |
|---|---|---|
| Recorrência de Células Pré-cancerosas (NIC) | 5% - 10% | As células anormais retornaram, exigindo um acompanhamento diligente e, potencialmente, mais tratamento. |
| Desenvolvimento de Cancro do Colo do Útero Invasivo | 1% - 2% | A condição progrediu para cancro, o que é um resultado raro após o LEEP. |
Estas estatísticas sublinham que, embora o LEEP seja altamente eficaz, não é uma cura a 100%. O seu risco individual depende de vários fatores chave identificados durante e após o procedimento.
Fatores Chave que Influenciam o Seu Risco Pós-LEEP
Compreender o que influencia o risco de recorrência pode capacitá-la a assumir um papel proativo na sua saúde. A investigação aponta consistentemente para dois fatores críticos: as margens cirúrgicas e o estado do HPV.
Estado da Margem Cirúrgica: Foi Tudo Removido?
Quando o tecido é removido durante um LEEP, um patologista examina as bordas, ou "margens", ao microscópio.
- Margens Negativas: Este é o resultado ideal. Significa que não há células anormais nas bordas do tecido removido, sugerindo que toda a lesão foi excisada com sucesso.
- Margens Positivas (ou Margens Envolvidas): Isto significa que foram encontradas células anormais na borda da amostra de tecido. Indica que algumas células pré-cancerosas podem ter ficado para trás no colo do útero.
As margens positivas são um preditor significativo de recorrência. Um estudo em larga escala publicado no Journal of Cancer Research and Clinical Oncology concluiu que os pacientes com margens positivas tinham uma taxa de recorrência de 29,8%, em comparação com apenas 2,8% para aqueles com margens negativas.
Persistência do HPV: O Fator Mais Crítico
O procedimento LEEP remove as células cervicais que foram danificadas pelo Papilomavírus Humano (HPV), mas não elimina o vírus do seu corpo. O seu sistema imunitário é responsável por eliminar a infeção subjacente por HPV.
A infeção persistente por HPV de alto risco (hr-HPV) é o fator de risco mais importante para a recorrência de NIC após o LEEP.
Uma meta-análise de 2024 forneceu evidências convincentes:
- Com margens negativas e sem HPV detetável após o LEEP, a taxa de recorrência de NIC foi de apenas 0,5%.
- Com margens negativas mas infeção persistente por HPV, a taxa de recorrência subiu para 18%.
Isto destaca por que o teste de HPV de acompanhamento é tão importante, se não mais, do que o estado das margens.
Outros Fatores de Risco Contribuintes
Vários outros fatores podem desempenhar um papel no seu perfil de risco:
- Lesão de Alto Grau (NIC 3): Pacientes com alterações pré-cancerosas mais avançadas (NIC 3) têm um risco de recorrência maior do que aqueles com NIC 2.
- Idade: Alguns estudos sugerem que mulheres com mais de 40 anos podem ter um risco maior de recorrência.
- Tabagismo: Fumar enfraquece a capacidade do sistema imunitário para combater o HPV e é um fator de risco independente conhecido tanto para o cancro do colo do útero como para a recorrência pós-LEEP.
- Sistema Imunitário Enfraquecido: Condições como o VIH ou a toma de medicamentos imunossupressores podem dificultar a eliminação do HPV pelo corpo, aumentando o risco de recorrência.
Compreender os fatores de risco é fundamental para gerir a saúde após um LEEP. Fonte: Thomson Medical.
Vida Após o LEEP: Recuperação, Acompanhamento e Saúde a Longo Prazo
Os seus cuidados não terminam quando o procedimento acaba. O período pós-LEEP é crucial para a cicatrização e a prevenção a longo prazo.
Navegando pelo Período de Recuperação
A recuperação geralmente leva cerca de quatro semanas. Durante este tempo, pode esperar:
- Cólicas leves, semelhantes a um período menstrual.
- Corrimento vaginal aquoso, que pode ser rosado ou ter um ligeiro odor.
- Um corrimento escuro, tipo borra de café, que provém da pasta medicamentosa usada para controlar o sangramento.
Para garantir uma cicatrização adequada, o seu médico irá aconselhá-la a evitar o seguinte por pelo menos quatro semanas:
- Relações sexuais vaginais
- Usar tampões ou copos menstruais (use pensos higiénicos em vez disso)
- Duches vaginais
- Levantamento de pesos ou exercício extenuante
- Banhos de imersão ou natação (chuveiros são permitidos)
Contacte o seu médico se sentir dor abdominal intensa, sangramento abundante (encharcar mais de um penso por hora), febre ou corrimento com mau cheiro, pois estes podem ser sinais de uma infeção ou complicação.
A Importância da Vigilância a Longo Prazo
Um LEEP não é um tratamento "único e definitivo". O acompanhamento consistente e a longo prazo não é negociável e é o passo mais importante que pode dar para proteger a sua saúde.
As diretrizes atuais, como as da Sociedade Americana de Colposcopia e Patologia Cervical (ASCCP), recomendam co-teste (um teste de Papanicolau e um teste de HPV) 6 meses após o procedimento LEEP.
- Se estes testes forem negativos, provavelmente continuará com os rastreios regulares.
- Se algum dos testes for positivo, o seu médico pode recomendar uma colposcopia para investigar mais a fundo.
Este cronograma de vigilância é crucial para detetar qualquer doença persistente ou recorrente precocemente, quando é mais tratável.
O Que Acontece se as Células Anormais Retornarem?
Se os testes de acompanhamento revelarem que a displasia de alto grau persistiu ou recorreu, o seu médico discutirá os próximos passos. Isto é conhecido como uma escalada de cuidados. As opções dependem da gravidade das células, da sua idade e do seu desejo de futuras gravidezes.
- Repetir o LEEP: Para muitas mulheres, especialmente aquelas que desejam preservar a fertilidade, um segundo procedimento LEEP pode ser realizado para remover o tecido anormal restante.
- Histerectomia: Para mulheres que já tiveram filhos ou quando uma excisão repetida não é uma opção adequada, uma histerectomia (remoção cirúrgica do útero e do colo do útero) é um tratamento definitivo que elimina o risco de cancro do colo do útero.
Conclusão: Uma Abordagem Proativa à Sua Saúde Cervical
Receber um diagnóstico de displasia cervical e submeter-se a um LEEP pode ser uma experiência stressante, mas é importante vê-lo como um passo proativo e altamente eficaz na prevenção do cancro. A probabilidade de desenvolver cancro do colo do útero após um LEEP é muito baixa.
A sua saúde a longo prazo depende de uma parceria entre si e o seu prestador de cuidados de saúde. Ao compreender os principais fatores de risco, como a persistência do HPV, e ao aderir estritamente ao seu cronograma de acompanhamento recomendado, pode minimizar significativamente o seu risco e garantir que quaisquer potenciais problemas sejam resolvidos imediatamente.
Referências
- Medical News Today. (2023). Odds of cervical cancer after LEEP: Effectiveness and more. Obtido de https://www.medicalnewstoday.com/articles/chances-of-cervical-cancer-after-leep
- Healthline. (2024). Chances of Cervical Cancer After a LEEP Procedure. Obtido de https://www.healthline.com/health/cervical-cancer/chances-of-cervical-cancer-after-leep
- Cleveland Clinic. (2022). Loop Electrosurgical Excision Procedure (LEEP). Obtido de https://my.clevelandclinic.org/health/treatments/4711-loop-electrosurgical-excision-procedure-leep
- Ding, T., et al. (2022). Risk factors analysis of recurrent disease after treatment with a loop electrosurgical excision procedure in patients with cervical intraepithelial neoplasia 2–3: a retrospective study of 4369 patients. Journal of Cancer Research and Clinical Oncology. Obtido de https://pmc.ncbi.nlm.nih.gov/articles/PMC10087663/
- Bogani, G., et al. (2020). Recurrence rate after loop electrosurgical excision procedure (LEEP) and laser Conization: A 5-year follow-up study. Gynecologic Oncology. Obtido de https://www.sciencedirect.com/science/article/abs/pii/S0090825820338269
- Johns Hopkins Medicine. Fertility and Pregnancy After a LEEP. Obtido de https://www.hopkinsmedicine.org/health/wellness-and-prevention/fertility-and-pregnancy-after-a-leep

Sobre o autor
Sofia Rossi, MD, is a board-certified obstetrician-gynecologist with over 15 years of experience in high-risk pregnancies and reproductive health. She is a clinical professor at a top New York medical school and an attending physician at a university hospital.